INFECCIÓN LOCALIZADA
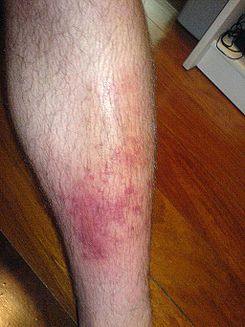
CELULITIS
Es una inflamación no supurativa del tejido subcutáneo que se extiende en los planos de tejido conjuntivo y espacios intercelulares. Se acompaña de edema diseminado, rubor y dolor difusos. La necrosis y supuración centrales pueden ocurrir en etapas tardías, en infecciones graves se forman vesículas en la piel. Los agentes causales más frecuentes son los estreptococos hemolíticos, responden al tratamiento con penicilina y reposo, si la inflamación no cede en 48 a 72 hrs. de antibioticoterapia, apunta a la formación de un absceso, en cuyo caso requiere incisión y drenaje.
ABSCESO
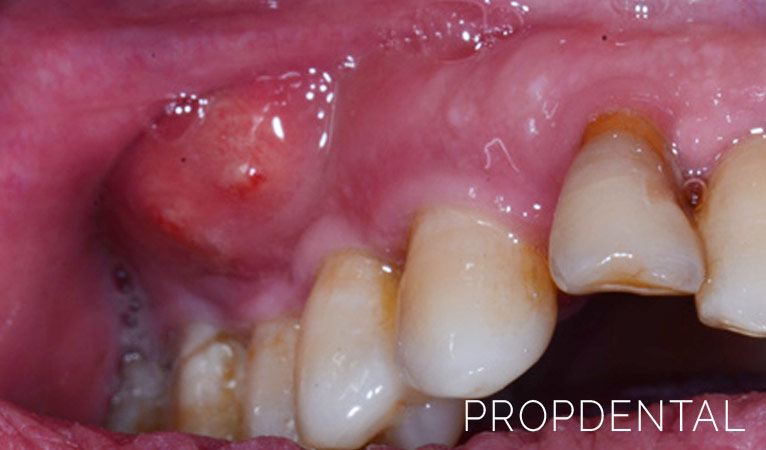
Es la acumulación localizada de pus, rodeada por un área de tejido inflamatorio en que son intensas la hiperemia e infiltración leucocitaria. Exteriormente se puede visualizar como una zona tumoral o vultuosa, pudiendo o no tener, edema de piel y tejido celular. En algunos casos presenta rubor intenso de la piel que lo recubre, que puede además tener el aspecto de piel de naranja por alteración del drenaje linfático superficial.
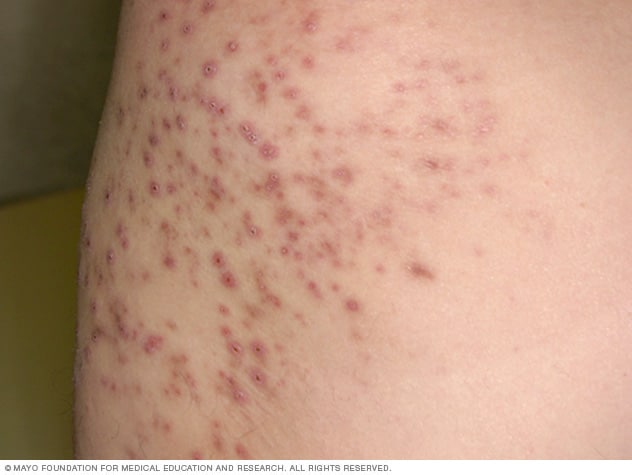
FOLICULITIS
La foliculitis es la infección de un folículo pilosebáceo con la formación de un pequeño absceso que sólo requiere medidas higiénicas y, quizá, la aplicación de sustancias antisépticas en forma local mientras involuciona.
FURÚNCULO
Cuando la infección de los folículos abarca la dermis Subyacente, la reacción inflamatoria es de mayores dimensiones. Forma un absceso, el que puede acompañarse de fiebre y afectar el estado general.

INFECCIONES DE RAPIDA INVASIÓN.
ERISIPELA Y LINFANGITIS
Cuando el agente infectante produce enzimas proteolíticas que destruyen los cementos intercelulares, la infección no forma el pus de alto contenido leucocitario ni se forma una
membrana fibroplásica protectora, más bien, se produce una infección superficial de rápido avance para la cual los griegos usaron el nombre de erisipela, misma que se expande en los tejidos causando celulitis e inflamación difusas, en ocasiones incontrolables, que rebasan los mecanismos de defensa y ascienden con rapidez por los trayectos de los vasos linfáticos, y tienen el aspecto de una flama roja ascendente que recibe el nombre de linfangitis.
INFECCIÓN NECROSANTE
La necrosis infecciosa de los tejidos puede afectar las fascias musculares y los músculos esqueléticos. La terminología que se utiliza para denominar estas infecciones ha llegado a ser muy confusa porque tiene muchos epónimos que corresponden a los diferentes lugares donde se puede observar. Por otra parte, la causa bacteriológica no es siempre la misma e, incluso, pueden ser infecciones polimicrobianas o sinérgicas.
FLEMONES
La mayoría de los autores está de acuerdo en llamar flemones a las infecciones profundas rápidamente invasivas, no limitadas y que afectan los planos blandos, donde causan necrosis con poca formación de pus.
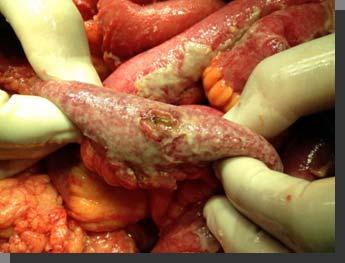
MIOSITIS NECROSANTE
Los padecimientos quirúrgicos son resultado de traumatismo con lesiones de los planos blandos infectados, sobre todo por gérmenes residentes o transitorios que invaden los tejidos expuestos.
Son muchas las enfermedades que pueden predisponer a las personas a la fascitis necrosante, pero se deben mencionar entre las más frecuentes los estados de depresión del sistema inmunitario (diabetes mellitus, alcoholismo, enfermedad neoplásica); trastornos circulatorios que
comprometan la circulación local, así como el inóculo bacteriano con anaerobios o anaerobios facultativos.
INFECCIONES INTRAABDOMINALES
La infección por contaminación de la cavidad peritoneal se conoce como peritonitis o infección microbiana intraabdominal y, de acuerdo con la clasificación etiológica de Schwartz, se cataloga como: 1) primaria cuando es ocasionada por inoculación, sea directa o por vía hematógena en los pacientes que tienen gran cantidad de líquido peritoneal por ascitis o por los catéteres intraperitoneales que se usan en la diálisis ambulatoria de los enfermos renales; y 2) secundaria, cuando es resultado de una perforación visceral o inflamación de los órganos intraabdominales.
La diferencia estriba en que en el primer caso se está frente a una infección monomicrobiana que rara vez requiere intervención quirúrgica y su tratamiento consiste en el uso de antibióticos específicos contra el organismo cultivado por espacio de 14 a 21 días, en tanto que en el segundo caso se trata de infecciones sinérgicas con múltiples especies de bacterias aerobias y anaerobias que actúan en conjunto.
INFECCIONES EN FARMACODEPENDIENTES
La inyección de drogas ilícitas es una práctica cuya frecuencia aumenta en la sociedad actual y hasta el momento es imposible determinar su importancia epidemiológica porque los farmacodependientes son una población oculta en quienes la mortalidad es más elevada que en la población sana. Se sabe que la infección parece ser una de las causas finales de la muerte.
Todas las condiciones para la transmisión de padecimientos infecciosos, incluso el SIDA, y se introducen inóculos virales, bacteriológicos y parasitarios que pueden producir infecciones locales y hematógenas.

INFECCIONES POR MORDEDURAS Y RASGUÑOS
Las heridas por mordeduras y rasguños de animales o de seres humanos son inoculadas con microorganismos que atraviesan la barrera tegumentaria y llegan a los planos
susceptibles. Los organismos de las infecciones por mordedura son muy variados porque comprenden la flora bucofaríngea del animal agresor, los organismos del suelo, los microorganismos de la piel del animal y de la víctima y, a menudo, los que están presentes en las heces del animal.
MORDEDURA DE PERRO
Tienen flora mixta constituida por Streptococcus α hemolítico, Staphylococcus spp., Pasteurella multocida, Eikenella corrodens y Capnocytophaga canimorsus y, además, Actinomyces, Fusobacterium, Prevotella y Porphyromonas.
Ocasionan:
- celulitis,
- abscesos o flemones,
Pero algunos de los patógenos implicados son capaces de causar infección sistémica, como:
- Bacteriemia,
- meningitis,
- abscesos cerebrales
- endocarditis
MORDEDURA DE FELINO.
Son menos comunes que las de canes, pero sus rasguños con mucha frecuencia resultan en infección. Sobre todo en los niños, las mordeduras pueden penetrar a más profundidad y ocasionar infecciones de los huesos o las articulaciones. En la infección por mordedura de gato se encuentra con frecuencia, además de la flora múltiple, Pasteurella multocida, un cocobacilo gramnegativo. El gato también puede inocular rabia y tétanos.
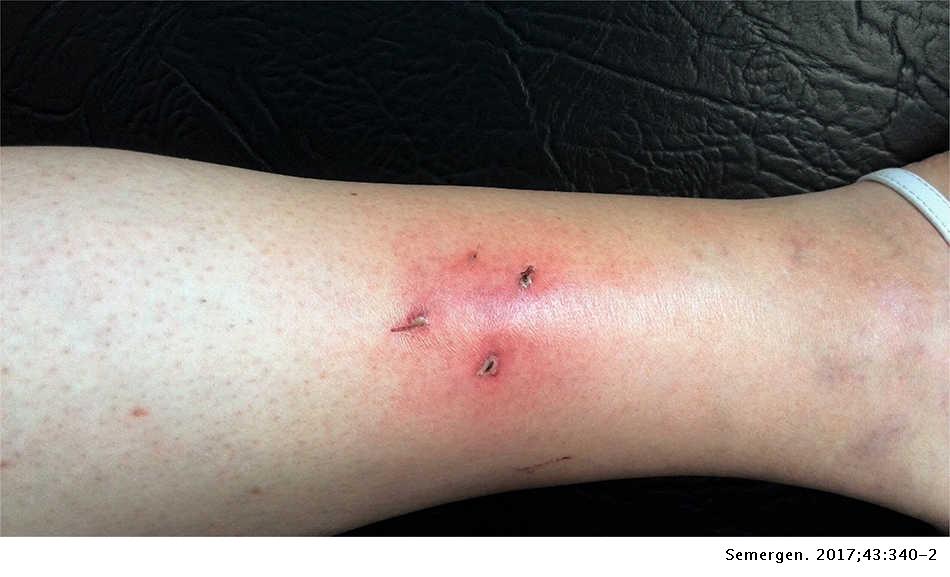
MORDEDURA POR RATA O PEQUEÑOS ROEDORES.
Pueden transmitir Streptobacillus moniliformis, que es un gramnegativo microaerófilo, y Spirillum minor, una espiroqueta que puede causar una enfermedad conocida como fiebre por mordedura de rata. La fiebre estreptobacilar se presenta de 3 a 10 días después de que la mordedura ha cicatrizado, y se caracteriza por malestar general, escalofrío, dolores musculares, cefalea y, después, aparecen manchas y pápulas en las plantas de los pies y palmas de las manos. Puede complicarse con endocarditis, miocarditis, meningitis,
neumonía y abscesos en diversos órganos.
MORDEDURA DE HUMANO.
Las heridas por contusión de la dentadura con las salientes óseas de las manos pueden ser de manera particular graves, ya que suelen alcanzar tanto las articulaciones como las vainas tendinosas, las cuales al movilizarse contaminan los tendones que se deslizan bajo la superficie de la piel.
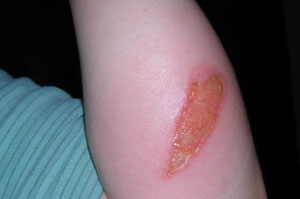
INFECCIONES EN QUEMADURA.
Las quemaduras producen interrupciones extensas de la barrera tegumentaria, con lo cual se permite la entrada de la flora propia del paciente y del hospital donde se atiende.
Se llama escara al tejido desorganizado y muerto por la acción de la agresión térmica y que proporciona un medio en el que se multiplican las bacterias que exponen a los tejidos cercanos a la infección local o sistémica.
BACTEREMIA Y SEPTICEMIA
El término “bacteriemia” indica presencia de bacterias en la circulación sanguínea, pero cuando se complica con manifestaciones de infección sistémica se utiliza el término “septicemia”.
La invasión bacteriana del torrente sanguíneo presupone que han sido vencidos los mecanismos defensivos contra la invasión bacteriana y desde luego que se asocia con un elevado porcentaje de mortalidad en las personas afectadas a pesar del tratamiento enérgico con medicamentos antibióticos. Algunos autores señalan una mortalidad de 25 a 50%.

INFECCIONES NOSOCOMIALES
Las infecciones nosocomiales son definidas como infecciones adquiridas durante la hospitalización o como resultado de ella. Cuando en un paciente que ha estado hospitalizado menos de 48 horas se desarrolla infección, se considera que ya la portaba en estado de incubación antes dé su ingreso; en tanto que la infección que se desarrolla 48 a 72 horas después del ingreso se cataloga como adquirida en el hospital. La infección quirúrgica que se manifiesta después del egreso es un ejemplo de infección nosocomial.
